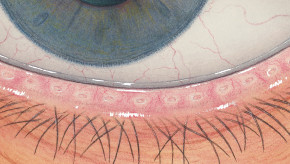
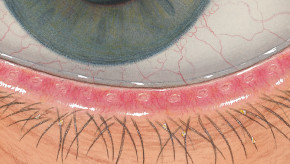
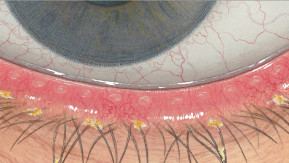
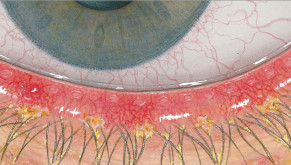
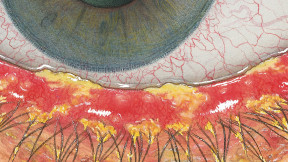
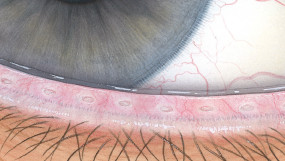
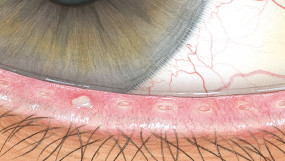
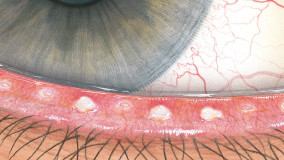
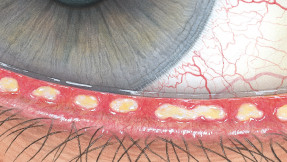
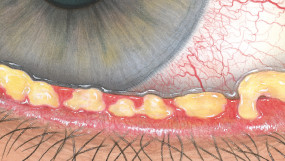
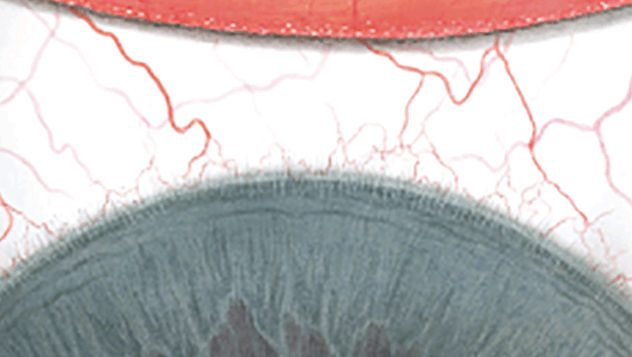
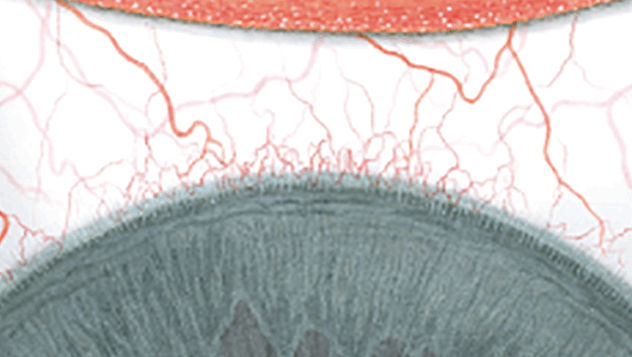
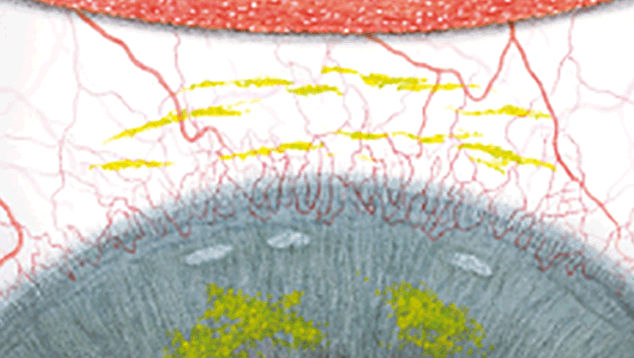
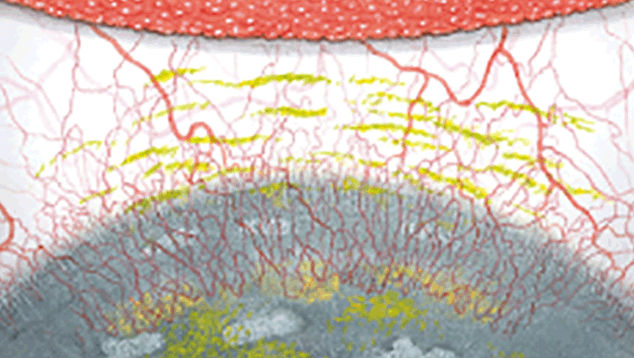
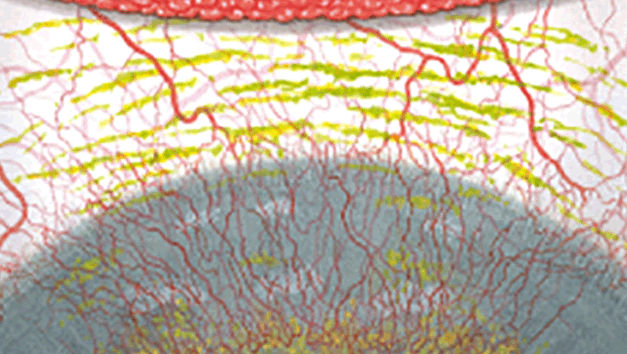
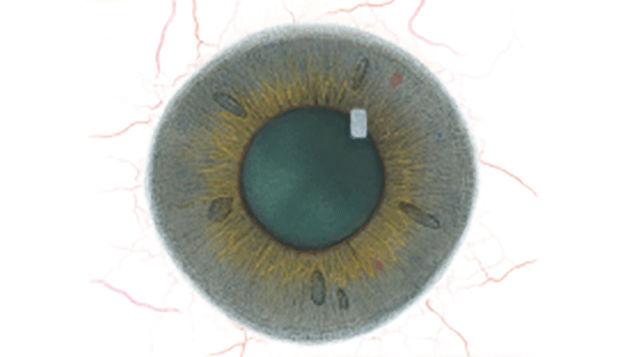
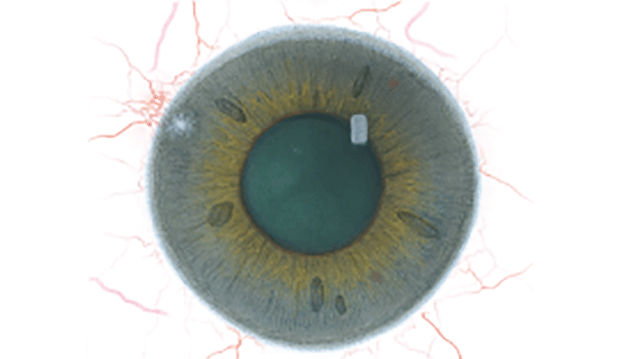
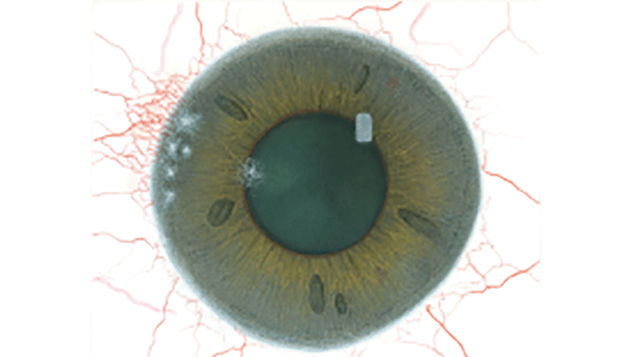
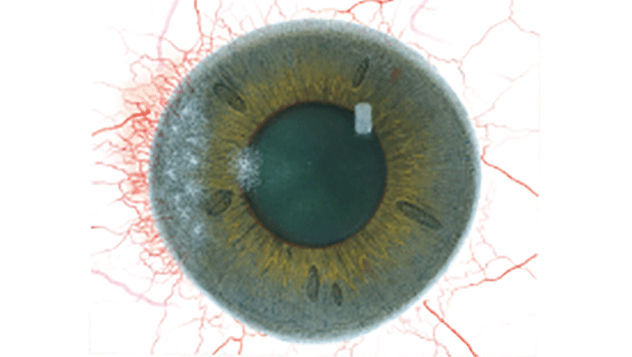
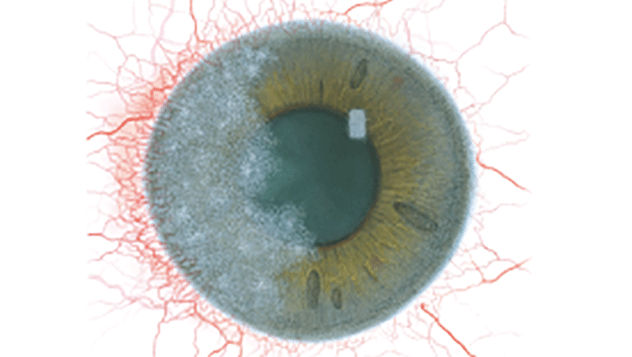
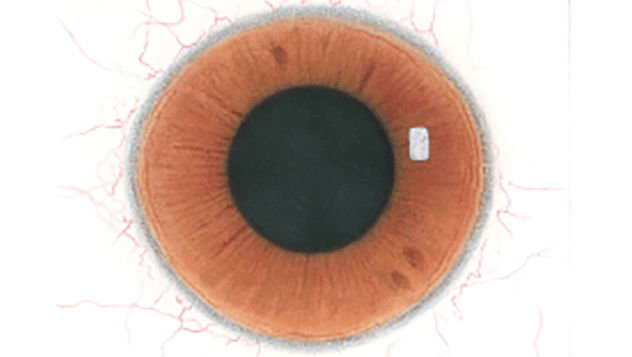
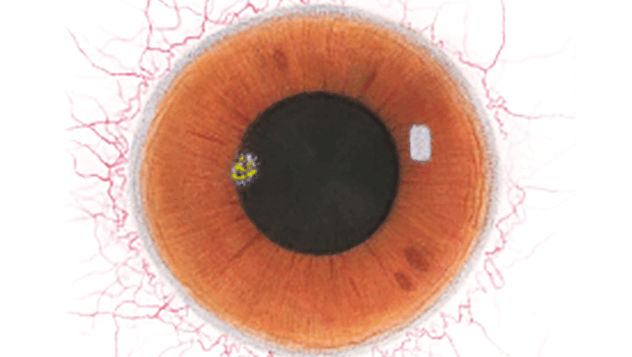
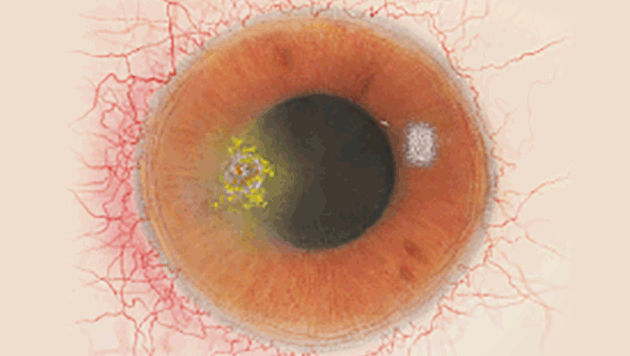
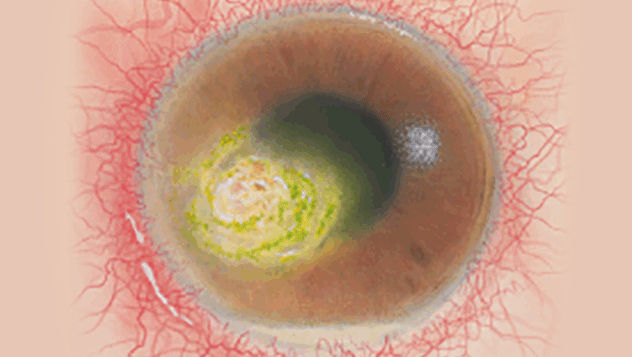
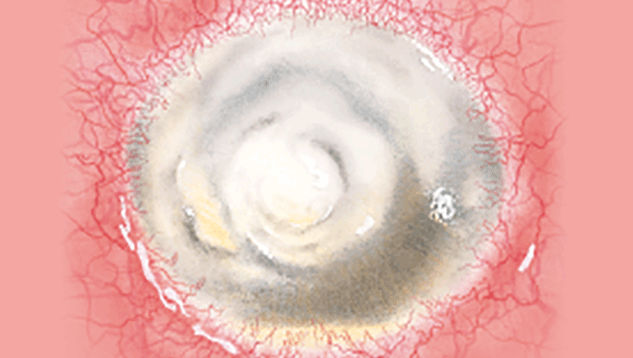
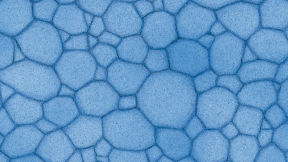
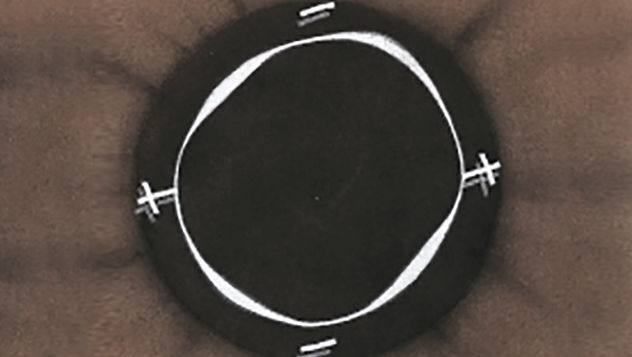
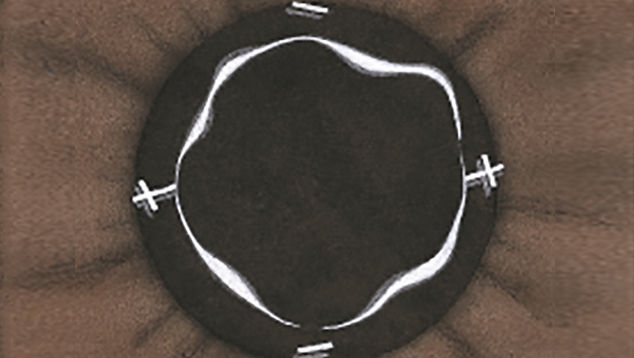
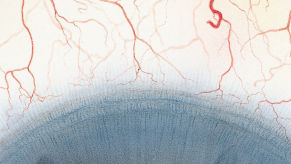
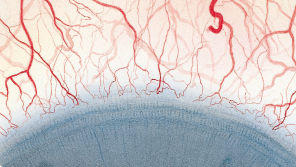
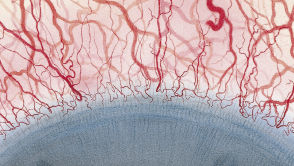
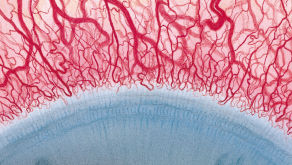
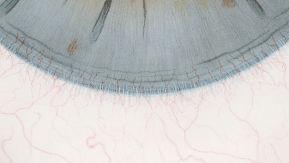
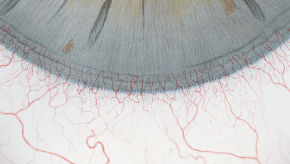
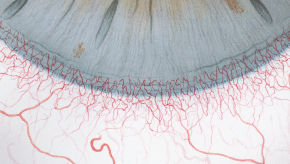
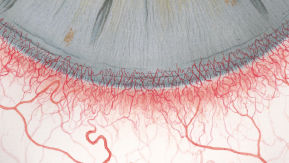
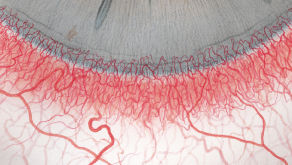
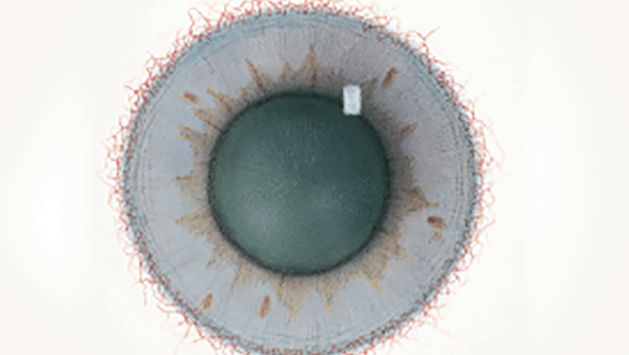
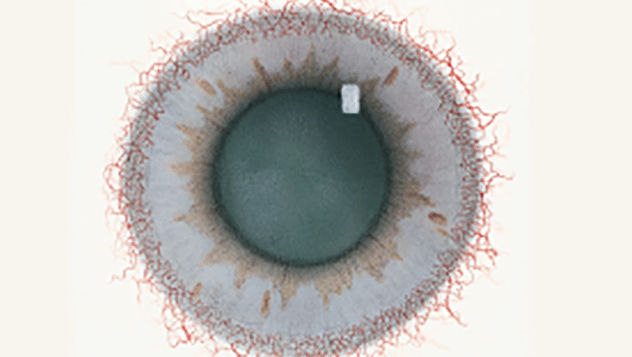
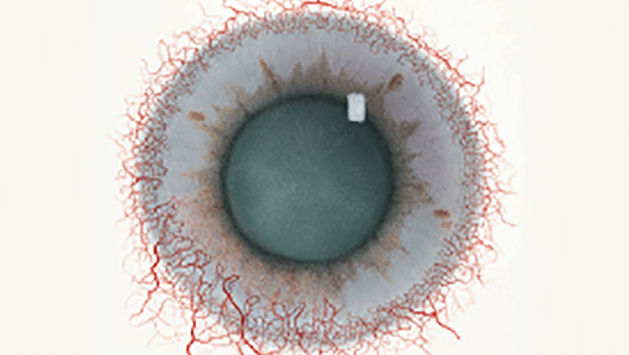
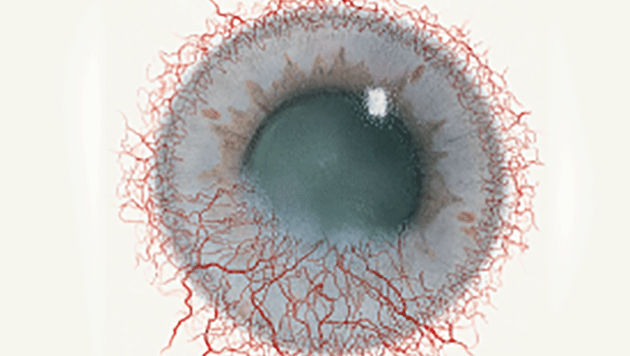
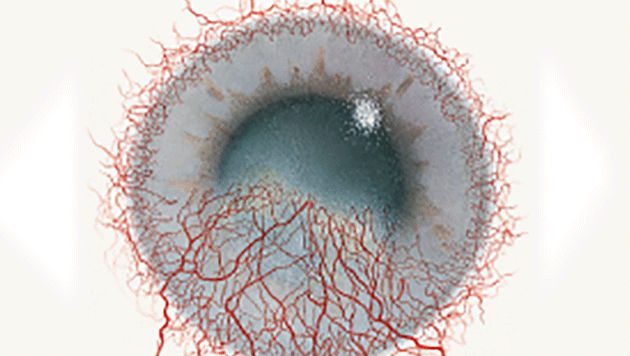
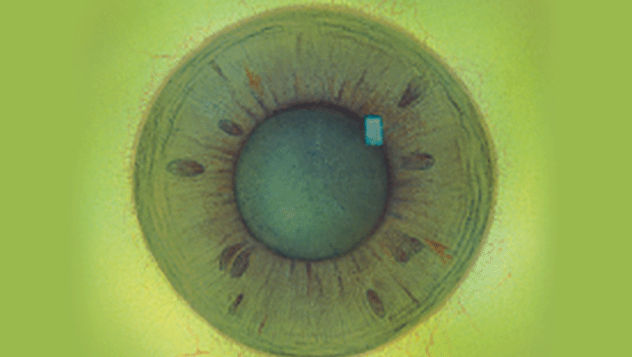
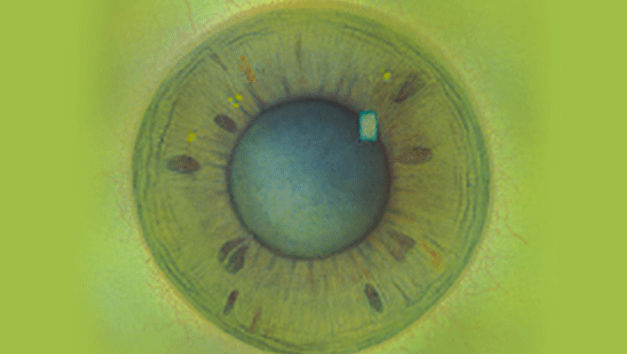
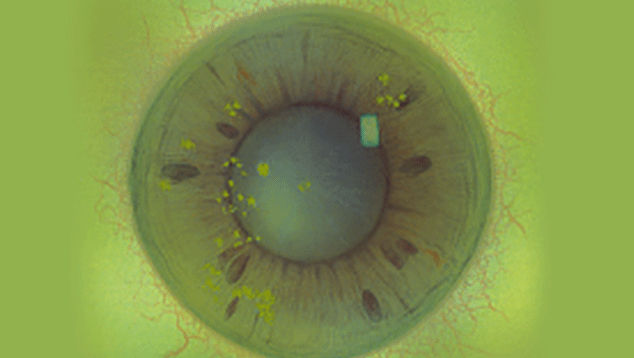
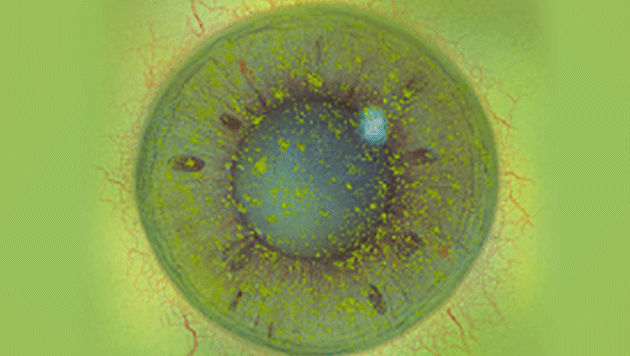
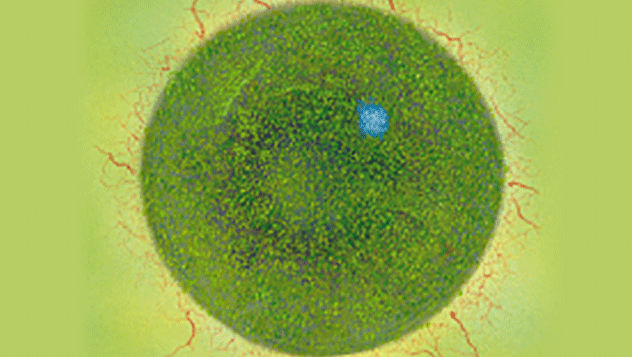
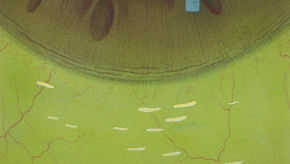
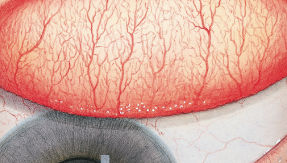
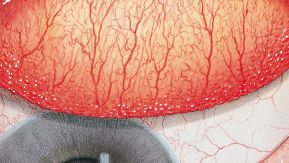
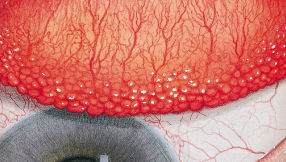
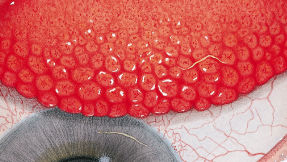
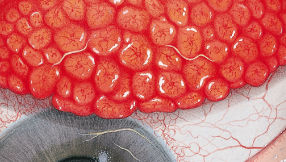
Efron分级量表*可提供眼睛护理专业人士进行参考。
分级表将配戴隐形眼镜可能会产生的以下眼前段并发症按严重程度分为 0 到 4 四个等级。
-
眼睑炎
-
睑板腺功能障碍
-
上角膜缘结膜炎
-
角膜浸润
-
角膜溃疡
-
内皮细胞多形化
-
内皮空泡
-
角膜变形
-
结膜发红
-
角膜缘发红
-
角膜新生血管
-
上皮微囊
-
角膜水肿
-
角膜染色
-
结膜染色
-
乳头性结膜炎
每种情况包含五个插图。只需在分级表中根据相应的严重程度插图和视觉体征选择一个编号,选择“信息”按钮可查看症状、病理、治疗选择等更多内容。
* Efron分级量表可用以协助眼睛护理从业人员的服务。其无法替代向有资质眼睛护理从业人员进行咨询。